|
L’échographie : une machine à cash ?
Jean-Louis Wémeau (Lille)
On sait à quel point, sorti de son contexte, tout propos apparaît partial, partiel et tendancieux. Ainsi faut-il percevoir l’intertitre du Figaro du 15 décembre 2010 tiré de l’article dénonçant justement les « Actes médicaux inutiles : des milliards gaspillés ». Interviewé sur le travail qu’il a piloté durant un an pour la Fédération hospitalière de France et transmis à l’Assurance maladie, le Professeur René Mornex prône le retour à une médecine sobre, souligne l’opportunité de mieux rémunérer les consultations cliniques, le travail intellectuel des médecins, et ce « afin d’éviter, par exemple, que certains endocrinologues considèrent l’échographie comme « une machine à cash » pour compenser la faible valorisation du reste de leur travail ».
En aucun cas les propos de notre collègue, membre de l’Académie nationale de médecine, aux mérites immenses au service de l’endocrinologie, ne sauraient ternir les efforts constitués depuis 10 ans pour promouvoir l’accès des endocrinologues à une formation spécifique au sein du DIU d’échographie. Celle-ci avait été durement négociée auprès des radiologues, avec le soutien de la SFE et du Conseil national des universités d’endocrinologie. L’inlassable travail éducatif d’une Laurence Leenhardt, d’un Hervé Monpeyssen, d’un Jean Tramalloni doit être reconnu. L’échographie participe à l’évaluation morphologique, fonctionnelle, étiologique et pronostique des maladies thyroïdiennes, parathyroïdiennes, ovariennes, etc. C’est l’examen le plus performant pour la reconnaissance précoce de l’auto-immunité antithyroïdienne, pour le guidage des ponctions aux fins d’études cytologiques, pour le choix thérapeutique des dysfonctions liées aux surcharges iodées, pour la définition de l’état de rémission des maladies de Basedow médicalement traitées, etc. Sans parler de son opportunité dans les dystrophies ovariennes, certaines particularités testiculaires, l’évaluation vasculaire…
L’échographie est désormais une machine indispensable à la pratique actuelle et future des thyroïdologues et des endocrinologues. Orientée et ciblée, elle est le complément naturel de leur abord clinique et intellectuel de la maladie. Ils y sont incités. Nul ne saurait les en priver.
|
|
Une scintigraphie thyroïdienne indiquée dans l’exploration d’une hypothyroïdie !
Laetitia Vercellino, Isabelle Faugeron, Marie-Élisabeth Toubert (Médecine nucléaire, Saint-Louis, Paris)
 Mme B., née en janvier 1979, a présenté un syndrome dépressif à la suite d’un accident de la voie publique en 2004. Le bilan réalisé alors découvre une hypothyroïdie subclinique avec une TSH à 16 mUI/l. Le bilan étiologique, comprenant notamment les dosages des anticorps anti-TPO et anti-TG, est resté négatif. Néanmoins, les explorations ne sont pas poussées plus avant et le diagnostic de thyroïdite « auto-immune » est posé. La patiente est traitée par lévothyroxine (50 µg/j initialement). En mai 2010, elle consulte un médecin ORL qui met fortuitement en évidence une tuméfaction de la base de la langue. Celui-ci suggère alors le diagnostic de thyroïde linguale (1). Mme B., née en janvier 1979, a présenté un syndrome dépressif à la suite d’un accident de la voie publique en 2004. Le bilan réalisé alors découvre une hypothyroïdie subclinique avec une TSH à 16 mUI/l. Le bilan étiologique, comprenant notamment les dosages des anticorps anti-TPO et anti-TG, est resté négatif. Néanmoins, les explorations ne sont pas poussées plus avant et le diagnostic de thyroïdite « auto-immune » est posé. La patiente est traitée par lévothyroxine (50 µg/j initialement). En mai 2010, elle consulte un médecin ORL qui met fortuitement en évidence une tuméfaction de la base de la langue. Celui-ci suggère alors le diagnostic de thyroïde linguale (1).
La tomodensitométrie retrouve un aspect évocateur de tissu thyroïdien ectopique correspondant à une thyroïde linguale, associé à l’absence de tissu thyroïdien cervical. L’échographie cervicale confirme l’existence d’une loge thyroïdienne vide et d’une formation de 20 mm environ à la base de la langue, d’échostructure thyroïdienne.
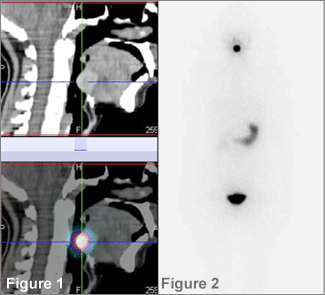
La scintigraphie thyroïdienne à l’iode 123 (37 MBq) réalisée sous lévothyroxine (87,5 µg/j), après 3 injections intra-musculaires de TSH recombinante (à la dose de 4 µg/kg/j), retrouve (2), sur les images planaires (collimateur pinhole et collimateur parallèle), une fixation exclusive du traceur en situation cervicale haute, correspondant à une thyroïde linguale dont les caractéristiques anatomiques sont bien précisées sur les clichés de tomographie d’émission monophotonique/tomodensitométrie (figure 1). La thyroïde linguale mesure 22 mm de grand axe. Par ailleurs, un balayage corps entier (figure 2) est effectué pour s’assurer de l’absence de fixation du traceur, notamment dans la région pelvienne, afin de ne pas méconnaître un goitre ovarien. En effet, il est surprenant que cette hypothyroïdie de cause congénitale n’ait été révélée que tardivement, à l’âge adulte.
Le traitement par lévothyroxine à dose suffisante (87,5 µg/j) est maintenu pour éviter une augmentation de la taille de cette ectopie (la taille étant TSH-dépendante).
L’hypothyroïdie est le principal symptôme de thyroïde ectopique. Sa sévérité dépend du volume du tissu thyroïdien, qui contribue à la reconnaissance diagnostique (3). En effet, les ectopies de gros volume peuvent échapper au dépistage néonatal, et la sécrétion hormonale résiduelle peut être compatible avec un développement considéré comme normal pendant plusieurs années. C’est le cas chez cette patiente, née quelques semaines avant la mise en place du dépistage systématique de l’hypothyroïdie, et qui a connu un développement normal jusqu’à l’âge adulte. Les complications de l’ectopie thyroïdienne en dehors de l’hypothyroïdie sont le risque hémorragique, qui peut parfois mettre en jeu le pronostic vital (3), l’obstruction des voies aériennes supérieures avec dyspnée et/ou dysphagie et la dégénérescence maligne, qui reste exceptionnelle (1 % des cas).
Le traitement repose sur l’hormonothérapie substitutive à base de lévothyroxine qui vise l’euthyroïdie. Seules les complications nécessitent le recours à la chirurgie (4).
Références bibliographiques
1. Moaddab MH, Siavash M. Images in clinical medicine. Lingual thyroid. N Engl J Med 2008;358(16):1712.
2. Fugazzola L, Persani L, Mannavola D et al. Recombinant human TSH testing is a valuable tool for differential diagnosis of congenital hypothyroidism during L-thyroxine replacement. Clin Endocrinol (Oxf) 2003;59(2):230-6.
3. Oueslati S, Douira W, Charada L. Thyroïde ectopique. Ann Otolaryngol Chir Cervicofac 2006;123(4):195-8.
4. Zackaria M, Chisholm EJ, Tolley NS, Rice A, Chhatwani A. Multinodular goitre in lingual thyroid: cas report. J Laryngol Otol 2010;124(3):349-51.
|
|
Hypertrophie ventriculaire gauche et hyperthyroïdie infraclinique :
pas d’association certaine
Bernard Goichot (Médecine interne, CHU de Strasbourg)
Dörr M, Ittermann T, Aumann N et al. Subclinical hyperthyroidism is not associated with progression of cardiac mass and development of left ventricular hypertrophy in middle-aged and older subjects: results from a 5-year follow-up. Clin Endocrinol (Oxf) 2010;73(6):821-6.
L’hyperthyroïdie avérée est associée à une hypertrophie ventriculaire gauche (HVG) et à une augmentation de la masse cardiaque. L’HVG est un marqueur de risque cardiovasculaire et a été associée à un risque accru d’infarctus du myocarde, d’accident vasculaire cérébral (AVC) et de mortalité cardiovasculaire. Si l’association entre hyperthyroïdie infra-clinique (HIC) et fibrillation auriculaire (FA) est bien établie, l’augmentation éventuelle de la mortalité cardiovasculaire dans l’HIC reste controversée. Les données portant sur l’HVG dans l’HIC sont, elles aussi, discordantes. Il s’agissait toujours d’études transversales sur de petits effectifs.
Dans le cadre d’une étude de suivi de population en Poméranie après introduction d’une supplémentation iodée, les auteurs ont suivi de façon prospective des patients (n = 107) de plus de 45 ans ayant une HIC et qui ont bénéficié d’une échocardiographie à l’inclusion et 5 ans après. Ils ont été comparés aux sujets euthyroïdiens (n = 1 005). À l’inclusion, les patients ayant une HIC étaient un peu plus âgés que les patients euthyroïdiens (61 versus 58 ans) et rapportaient plus souvent des antécédents d’AVC. Toutes les données échographiques étaient comparables dans les 2 groupes. Après 5 ans de suivi, la masse ventriculaire gauche avait augmenté significativement dans l’ensemble de la population, sans qu’un effet du statut thyroïdien puisse être mis en évidence. Les seuls facteurs associés à l’augmentation de la masse ventriculaire gauche étaient l’âge, le sexe et le tour de taille.
Il s’agit de la première étude prospective ayant suivi sur le plan échocardiographique une cohorte importante de hyperthyroïdie subclinique. Le résultat négatif n’exclut pas une association entre HIC et HVG car il s’agit d’une population relativement jeune et la durée de suivi peut être insuffisante pour mettre en évidence un effet. On regrettera aussi l’absence de données biologiques évolutives (combien de patients en HIC à l’inclusion sont passés en hyperthyroïdie avérée durant le suivi, combien ont normalisé leur bilan thyroïdien ?). Il n’est pas fait non plus mention de passages éventuels en FA. Malgré ces réserves, cette étude, qui porte sur une cohorte importante d’HIC, permet de relativiser les données précédemment rapportées sur des petites séries qui font état d’anomalies de paramètres échocardiographiques plus ou moins sophistiqués mais dont la pertinence clinique semble discutable. La question des complications cardiaques de l’HIC reste donc largement ouverte, comme celle de son traitement éventuel.
……………………………………………………………………………………………………………………………………………………………
Prévalence autopsique des cancers médullaires de la thyroïde occultes
Michèle d’Herbomez (Médecine nucléaire, CHU de Lille)
Valle LA, Kloos RT. The prevalence of occult medullary thyroid carcinoma at autopsy. J Clin Endocrinol Metab 2011;96(1):E109-13.
Le cancer médullaire de la thyroïde (CMT) est une pathologie rare (4 % des cancers thyroïdiens) dont le marqueur sensible et spécifique est la calcitonine (CT). Sa prévalence estimée dans plusieurs études européennes varie entre 0 et 1,1 %. Cette variation est due à l’effectif des patients inclus et à un possible effet centre pour les valeurs les plus élevées. On peut raisonnablement admettre que cette prévalence se situe autour de 0,4 % quand les pièces opératoires thyroïdiennes ont été incluses en totalité. L’utilisation du dosage de CT en pathologie nodulaire thyroïdienne est l’objet de controverses depuis plusieurs années. Certains éléments nécessaires pour qu’une évaluation systématique de la CT en pathologie nodulaire soit jugée satisfaisante par l’OMS ne sont pas encore connus. Parmi ceux-ci figure la prévalence des CMT occultes.
L.A. Valle et R.T. Kloss ont repris sur le site de PubMed 24 séries autopsiques publiées, comportant 7 897 sujets des deux sexes sans pathologie thyroïdienne identifiée, provenant de 21 pays et dont l’âge s’étend entre 6 et 95 ans (75 % de plus de 60 ans). Les auteurs ont calculé, à partir de ces données, une prévalence estimée des CMT occultes dans une population générale sans morbidité ni mortalité de 0,14 % (nombre de CMT détectés/nombre total de sujets). Il n’a pas été reporté de présence d’extension extra-thyroïdienne, ni de métastases à distance.
Cette donnée d’importance devra être prise en compte dans les futurs calculs de rentabilité des diverses stratégies de prises en charge des nodules thyroïdiens.
……………………………………………………………………………………………………………………………………………………………
Faut-il contrôler la cytologie thyroïdienne ?
Francoise Borson-Chazot (Hôpital neurocardiologique, CHU de Lyon)
van Roosmalen J, van Hemel B, Suurmeijer A et al. Diagnostic value and cost considerations of routine fine-needle aspirations in the follow-up of thyroid nodules with benign findings. Thyroid 2010;20:1359-65.
La ponction-cytologique est l’examen clé du diagnostic pré-opératoire des nodules thyroïdiens. Si la méthode est globalement sensible et spécifique, le résultat peut être malgré tout faussement rassurant dans une faible proportion de nodules malins (2 à 5 %). De ce fait, lorsque la ponction est en faveur de la bénignité, certaines équipes suggèrent de réaliser, malgré tout, systématiquement, une deuxième ponction pour réduire la proportion de faux négatifs de l’examen alors que d’autres n’effectuent un nouveau contrôle qu’en cas de modification clinique (augmentation de volume, apparition d’une gêne fonctionnelle, etc.). Le travail récemment publié dans la revue Thyroid s’est intéressé à la valeur diagnostique et aux coûts respectifs de ces deux stratégies de suivi.
Les dossiers de 739 patients qui avaient bénéficié d’une cytoponction pour nodule thyroïdien entre 1988 et 2004, à l’hôpital universitaire de Groningen (Pays-Bas), ont été revus. La cytologie était en faveur de la bénignité dans 78 % des cas (n = 576). Une deuxième cytoponction a été réalisée chez 292 de ces patients, de manière systématique dans 235 cas (groupe 1) ou motivée par une modification de la présentation clinique dans 57 cas (groupe 2). Le suivi a été au minimum de 4 ans dans les deux groupes. Dans le groupe 1, la cytologie a confirmé la bénignité dans 96 % des cas (lésion folliculaire : 3 % ; suspicion de malignité : 0,8 %). Dans le groupe 2, la cytologie était en faveur de la bénignité dans 93 % des cas (lésion vésiculaire : 5 % ; résultat indéterminé : 2 %). Au total, un carcinome thyroïdien a été retrouvé à l’histologie chez 5 des 292 patients et la proportion de faux négatifs de la première ponction a été estimée à 1,7 % sans différence entre les groupes. L’analyse coût-efficacité n’a pas montré de bénéfice de la stratégie de contrôle systématique de la cytoponction après un premier résultat en faveur de la bénignité, et la proposition des auteurs est de réserver ce contrôle aux patients dont la présentation clinique se modifie au cours du temps.
……………………………………………………………………………………………………………………………………………………………..
L’élastographie change-t-elle la prise en charge des nodules thyroïdiens ?
Charlotte Lepoutre-Lussey, Laurence Leenhardt, Hervé Monpeyssen (Médecine nucléaire, La Pitié-Salpêtrière, Paris)
Depuis 2005, l’élastographie évaluée par ultrasons (US elastographie, USE) a été ajoutée à l’arsenal diagnostique des nodules thyroïdiens. Il s’agit d’une nouvelle technologie dont le principe est d’appliquer au cours de l’examen échographique une pression sur la colonne tissulaire à étudier (d’où la dénomination d’USE de contrainte) afin d’évaluer par une échelle colorimétrique la « déformabilité » et donc l’élasticité du nodule par rapport au tissu sain avoisinant (1). Le nodule étudié sera d’autant plus à risque de malignité qu’il sera rigide ou faiblement élastique. La plupart des études sur le sujet ont été reprises par J. Bojunga et al. au cours d’une méta-analyse publiée en 2010 (8 études, incluant un total de 530 patients, soit 639 nodules) (2). Dans cette étude, les auteurs reportent une sensibilité de 92 % et une spécificité de 90 % pour le diagnostic de malignité.
L’édition de The Journal of clinical endocrinology and metabolism de décembre 2010 consacre une place importante à cette technique avec la publication de 2 études originales (3, 4) accompagnées de leur éditorial (5). F. Sebag et al. (3) évaluent l’intérêt de la mesure d’élasticité non plus par pression mais par la propagation d’une onde de cisaillement (Shear wave elastography, SWE), technique développée et commercialisée à l’heure actuelle par 2 constructeurs d’échographes. L’intérêt de cette technique est qu’elle est indépendante de l’opérateur, reproductible, quantitative (et non plus semi-quantitative) et a déjà fait la preuve de son efficacité sur les lésions mammaires (6). Ces auteurs ont étudié 93 patients et 146 nodules. Tous les patients ont eu un contrôle histologique : 29 nodules étaient malins (19,9 %) avec une sensibilité pour le diagnostic de malignité qui augmentait de 51,9 % (IC95 : 33,1-70,7) lorsqu’on utilisait les critères échographiques seuls à 81,5 % (IC95 : 66,9-96,1) en couplant échographie et SWE, sans perdre en spécificité (97 % dans les 2 cas).
T. Rago et al. (4) se sont intéressés à la question des cytologies indéterminées ou non contributives qui représentent près de 30 % des résultats cytologiques. Pour cela, ils ont évalué par échographie et USE de contrainte 176 patients (138 ayant un nodule unique et 38 avec nodules multiples, soit 195 nodules) avec une cytologie indéterminée (142 nodules) ou une cytoponction non contributive (53 nodules) et candidats pour une thyroïdectomie totale. Le score semi-quantitatif d’élasticité classiquement compris entre 1 et 5 a été simplifié pour une échelle de 1 à 3 allant d’un risque de malignité faible (1) à un risque élevé (3). Concernant les 142 lésions indéterminées, 31 étaient malignes (21,8 %, dont 26 carcinomes papillaires et 5 carcinomes vésiculaires à invasion minime). Pour les nodules classés en catégories 2 et 3 en USE, la sensibilité et la spécificité de l’USE en faveur de la malignité étaient respectivement de 96,8 % et 91,8 %. Sur les 53 nodules ayant une cytoponction non contributive, 15 % étaient en réalité des carcinomes papillaires, la sensibilité de l’USE était de 87,5 % et la spécificité de 86,7 %. Deux nodules avec un score d’élastographie à 1 étaient en réalité des carcinomes.
L’étude de l’élasticité semble donc être un élément intéressant, notamment dans sa version quantitative et reproductible en utilisant le phénomène de Shear wave. Les données de l’élastographie peuvent maintenant être intégrées dans la caractérisation échographique du nodule thyroïdien en vue d’améliorer la prédiction de malignité et de permettre une meilleure sélection entre les patients devant être confiés au chirurgien.
Néanmoins, ces études comportent toujours de nombreux biais : patients sélectionnés, faibles effectifs, absence de randomisation, difficulté d’utilisation de la technique dans les thyroïdes multinodulaires. Des études complémentaires devront quantifier la valeur ajoutée de l’élastographie, notamment pour les cytologies indéterminées et non contributives pour lesquelles la sensibilité de l’USE de contrainte est encore insuffisante pour en faire, de façon isolée, un élément déterminant de la prise en charge.
L’élastographie SWE pourra peut-être se révéler plus contributive et permettre de mieux caractériser les nodules vésiculaires de la classe III NCI/Bethesda 2008 (7).
Références bibliographiques
1. Monpeyssen H, Correas J, Tramalloni J, Poirée S, Hélénon O. Élastographie thyroïdienne. Correspondances en Métabolismes Hormones Diabète et Nutrition 2010;XIV(7):202-8.
2. Bojunga J, Herrmann E, Meyer G, Weber S, Zeuzem S, Friedrich-Rust M. Real-time elastography for the differentiation of benign and malignant thyroid nodules: a meta-analysis. Thyroid 2010;20(10):1145-50.
3. Sebag F, Vaillant-Lombard J, Berbis J et al. Shear wave elastography: a new ultrasound imaging mode for the differential diagnosis of benign and malignant thyroid nodules. J Clin Endocrinol Metab 2010;95(12):5281-8.
4. Rago T, Scutari M, Santini F et al. Real-time elastosonography: useful tool for refining the presurgical diagnosis in thyroid nodules with indeterminate or nondiagnostic cytology. J Clin Endocrinol Metab 2010;95(12):5274-80.
5. Hegedüs L. Can elastography stretch our understanding of thyroid histomorphology? J Clin Endocrinol Metab 2010;95:5213-5.
6. Tanter M, Bercoff J, Athanasiou A, et al. Quantitative assessment of breast lesion viscoelasticity: initial clinical results using supersonic shear imaging. Ultrasound Med Biol 2008;34(9):1373-86.
7. Cibas ES, Ali SZ. The Bethesda System for Reporting Thyroid Cytopathology. Thyroid 2009;19:1159-65.
…………………………………………………………………………………………………………………………………………………………..
La relation entre TSH et statut lipidique ou d’insulinorésistance existe aussi chez l’enfant
Michèle d’Herbomez (Médecine nucléaire, CHU de Lille)
Nader NS, Bahn RS, Johnson MD, Weaver AL, Singh R, Kumar S. Relationships between thyroid function and lipid status or insulin resistance in a pediatric population. Thyroid 2010;20(12):1333-9.
Il est bien connu que, chez l’adulte sans pathologie thyroïdienne, les taux normaux de TSH augmentent en relation avec ceux de cholestérol et de triglycérides. Une corrélation positive significative a également été démontrée entre les concentrations de TSH et d’insuline et une corrélation négative a été observée avec l’insulino-sensibilité. Une équipe de la Mayo-Clinic a recherché si ces relations existent aussi chez les enfants âgés de 2 à 18 ans. Dans cette étude rétrospective, ils ont répertorié les taux sériques de TSH, de T4 libre, d’insuline, ainsi que les bilans lipidique et glycémique. Ils ont évalué l’indice d’HOMA. Le groupe de patients dont le taux de TSH est compris entre 0,3 et 2,4 mUI/l a été comparé à celui dont le taux de TSH est compris entre 2,5 et 5 mUI/l.
Les taux de TSH de cette population sont corrélés positivement avec ceux de triglycérides (p = 0,001), d’insulinémie à jeun (p = 0,002) et l’index d’HOMA (p = 0,001). Ces associations sont restées significatives après ajustement par le sexe, l’âge, et l’adiposité (IMC). Il n’a pas été retrouvé de relation entre les taux de TSH et ceux de cholestérol.
Une limite à cette étude est que le statut auto-immun thyroïdien n’a pas été pris en compte.
En conclusion, les enfants euthyroïdiens non obèses présentent les mêmes caractéristiques biologiques que les adultes. Les auteurs suggèrent d’effectuer d’autres études cliniques afin de préciser davantage le taux optimal de TSH pour les enfants hypothyroïdiens traités.
……………………………………………………………………………………………………………………………………………………………
Lévothyroxine : le soir ou le matin ? Une nouvelle étude randomisée
Bernard Goichot (Hôpital Hautepierre, CHU de Strasbourg)
Bolk N, Visser TJ, Nijman J, Jongste IJ, Tijssen JGP, Berghout A. Effects of evening vs morning levothyroxine intake: a randomized double-blind crossover trial. Arch Intern Med 2010;170(22):1996-2003.
La prise de lévothyroxine en cas d’hypothyroïdie est généralement recommandée le matin à jeun pour éviter les interférences d’absorption avec les aliments. Certains patients hypothyroïdiens sont difficiles à équilibrer et cela pourrait être lié, pour une partie d’entre eux, à des variations d’absorption de la lévothyroxine prise le matin. Plusieurs études avaient déjà testé l’intérêt d’une prise vespérale de lévothyroxine. L’étude de T.G. Bach-Huynh et al. (J Clin Endocrinol Metab 2009;94(10):3905-12) avait notamment montré que la prise au coucher était associée à une moindre variabilité de la TSH par rapport à la prise au moment du petit déjeuner. N. Bolk et al. ont mené une étude en cross-over chez des patients hypothyroïdiens bien équilibrés sous traitement. Quatre-vingt-dix patients ont terminé l’étude. Ils étaient randomisés pour recevoir soit leur traitement substitutif soit un placebo pendant 2 périodes successives de 3 mois, un groupe recevant d’abord la lévothyroxine le matin et le placebo le soir, l’ordre étant inversé après 3 mois.
La prise de lévothyroxine le soir est associée à des valeurs de TSH légèrement inférieures et des concentrations de T4L légèrement mais significativement supérieures témoignant d’une meilleure absorption du traitement substitutif. Il n’y avait aucune différence en termes de symptômes ou de qualité de vie. À la fin de l’étude et avant la levée de l’aveugle, la préférence des patients se répartissait globalement en 3 tiers : un tiers préférant la prise matinale, un tiers la prise vespérale et un tiers n’ayant pas de préférence. Mais 1 an après la fin de l’étude, un peu plus de la moitié des patients prenait le traitement substitutif le soir.
Ce travail qui porte sur une large population de patients hypothyroïdiens non sélectionnés (patients consécutifs, traitements freinateurs exclus) confirme les résultats antérieurs mais permet d’extrapoler plus largement à l’ensemble des patients hypothyroïdiens. Il apporte 2 éléments supplémentaires : l’absence de conséquence clinique mesurable de ces fluctuations minimes d’absorption et la préférence des patients pour une prise vespérale dans au moins la moitié des cas, modalité pouvant être susceptible d’améliorer la compliance.
Cette étude à la méthodologie rigoureuse devrait enterrer définitivement le dogme de la prise matinale du traitement substitutif thyroïdien pour ne garder que les 2 seuls éléments réellement déterminants sur l’absorption de la L-T4 : le respect d’un horaire fixe et la prise à distance des repas.
|






 Mme B., née en janvier 1979, a présenté un syndrome dépressif à la suite d’un accident de la voie publique en 2004. Le bilan réalisé alors découvre une hypothyroïdie subclinique avec une TSH à 16 mUI/l. Le bilan étiologique, comprenant notamment les dosages des anticorps anti-TPO et anti-TG, est resté négatif. Néanmoins, les explorations ne sont pas poussées plus avant et le diagnostic de thyroïdite « auto-immune » est posé. La patiente est traitée par lévothyroxine (50 µg/j initialement). En mai 2010, elle consulte un médecin ORL qui met fortuitement en évidence une tuméfaction de la base de la langue. Celui-ci suggère alors le diagnostic de thyroïde linguale (1).
Mme B., née en janvier 1979, a présenté un syndrome dépressif à la suite d’un accident de la voie publique en 2004. Le bilan réalisé alors découvre une hypothyroïdie subclinique avec une TSH à 16 mUI/l. Le bilan étiologique, comprenant notamment les dosages des anticorps anti-TPO et anti-TG, est resté négatif. Néanmoins, les explorations ne sont pas poussées plus avant et le diagnostic de thyroïdite « auto-immune » est posé. La patiente est traitée par lévothyroxine (50 µg/j initialement). En mai 2010, elle consulte un médecin ORL qui met fortuitement en évidence une tuméfaction de la base de la langue. Celui-ci suggère alors le diagnostic de thyroïde linguale (1).